繰り返す便秘や下痢の原因 「過敏性腸症候群」について全力でまとめてみた!

本題に入る前に、まずはこちらのチェックシートを埋めてみてください!
☑︎ここ3ヶ月以上、下痢が続いている
☑︎便秘と下痢を繰り返している
☑︎お腹の張りを感じることが多い
☑︎おならが一日20回以上出る
☑︎腹痛を感じることが多い
☑︎排便後もスッキリしない
☑︎電車などに乗ると急に便意がくる
☑︎ストレスを感じるとお腹が痛くなる
☑︎気分が落ち込むことが多い
これに一つでも当てはまった、あなた。
今回の記事をぜひ最後まで読むようにしてください!!
あなたの繰り返すお腹トラブルはもしかすると『過敏性腸症候群』が原因かもしれません。
少し聴き馴染みのない疾患です。「過敏性腸症候群?何それ??」と思っている方も多いかもしれません。
ただ現在では、なんと約10人に1人が過敏性腸症候群であると言われています。
それではこの疾患には、どのような症状があり、どのような人がなりやすい病気なのでしょうか?
と言うことで、今回のテーマは過敏性腸症候群!全力でまとめていきます!!
毎度のことながら本記事も分量が少し多くなっています。
一度読んで全てをマスターするのも難しいと思いますので、ぜひハートマークを押して、何度でも読めるようにしてくださいね。
それでは本編に参りましょう!
「腸の知覚過敏?」過敏性腸症候群とは

まずは、そもそも過敏性腸症候群って何?というお話から!
過敏性腸症候群(Irritable bowel syndrome: IBS)とは簡単に言うと、腹痛や下痢・便秘といったお腹にまつわるトラブルが長期的に続く疾患です。
過敏性腸症候群は、腸の知覚過敏とも言われており、腸が繊細になっているのが特徴。健康な腸ではなんともない刺激でも、腹痛を引き起こしてしまうなんてこともあります。
そして冒頭でも述べましたが、今では全世界の10人に1人が過敏性腸症候群だと言われています!
実際に、日本人10,000人を対象にした研究では、有病率13.1%という数字が得られました。
さらに男性に比べて女性の方がこの疾患になりやすい傾向があります。KINSユーザーさんや私の記事の読者は女性が多いので、今読んでいる方のかなりの割合の方が過敏性腸症候群であることが予想されます。
そんなたくさんの人が現在進行形で患っている過敏性腸症候群ですが、なかなかのくせ者。何がくせ者かって、診断が本当に難しい!
もし、あなたがお腹の不調に悩んで病院に行ったとしても、初めから過敏性腸症候群と診断されることはまずありません。
日本消化器学会ガイドラインに沿って診断をすると、腹痛や便秘といった症状が数ヶ月にわたって続くという症状があった場合、まずはじめに大腸癌など他の疾患が疑われます。
しかし血便や体重減少などの危険信号などは見られないし、内視鏡検査を行っても特に器質的な問題もなさそうだ。大腸癌や炎症性腸疾患の可能性が否定されます。
その場合には、血液検査や尿検査をして、甲状腺の機能障害などが関わっているのではないかと調べられます。さまざまな検査を行うことで、考えられる可能性を調べて、ひとつひとつ候補から消していきます。
それでも原因がわからない。
あれでもないしこれでもない、見た感じ腸に異常があるわけでもない…それならもしかすると過敏性腸症候群か!という風にやっと候補に挙がるのです。
そのため、過敏性腸症候群と診断されるまでに4年間もかかるなんてことも。なんの疾患かもわからないまま、4年も便秘や下痢が続くなんて辛いですよね……。
ちなみにですが、過敏性腸症候群の診断に使われる国際的な診断基準「ローマⅣ基準」がこちら。
1.排便と症状が関連する
2.排便頻度の変化を伴う
3.便性状の変化を伴う
期間としては6ヶ月以上前から症状があり、最近3ヶ月間は上記基準をみたすこと。
要は数ヶ月にわたりお腹の調子が悪い状態が続き、便通に異常がある状態
「自分も当てはまっているのかも…」という方、多いのではないでしょうか?
そして、一口に過敏性腸症候群と言っても以下の4種のタイプに分類されます。
②便秘型
③混合型
④分類不能型
①下痢型
まず1つ目が『下痢型』。過敏性腸症候群の約29%の方が該当します。その名の通り、主な症状は下痢と、それに伴う腹痛。
緊張した場面では特に、お腹を壊しやすいそうです。また、女性よりも男性で発症しやすいのが特徴です。
②便秘型
そして2つ目が『便秘型』。約25%の方が該当します。
主な症状は、ずっと続く便秘。ストレスを感じるとさらに悪化すると言われています。こちらは下痢型とは変わり、女性で特に発症しやすい型となっています。
③混合型
続いて3つ目『混合型』です。約47%の方が該当し、ほぼ半分の方がこの混合型であることになります。
症状としては、数日おきに繰り返す下痢と便秘。
便秘でなかなか便が出なかったかと思えば、今度は下痢になったりと、便通の状態が落ちつかないのが特徴です。
④分類不能型
過敏性腸症候群は基本的に、上記の3種類に分類されます。しかし、稀に便通の異常が見られないにもかかわらず、お腹の不快感など過敏性腸症候群の症状が出てしまうというケースがあります。
それが最後のタイプ『分類不能型』です
以上が過敏性腸症候群の4つのタイプです!
同じ疾患の中でも現れる症状がまったく異なるということがご理解いただけたかと思います。
ただ、もちろん共通点もあります。それはいずれのタイプにおいても排便後に症状が改善するということ。
もしあなたが何かしらの便通異常に悩んでいる場合は、排便後の症状に注意してみてください。もしかすると何か気づきがあるかもしれません。
晴れない気分、その原因も過敏性腸症候群かも

過敏性腸症候群が影響を与えるのは、お腹のトラブルだけにとどまりません。なんと精神の状態にも影響を与えてしまうというのです。
もともと、脳と腸は自律神経系やホルモンを通して密接に関わり合っています。そのため腸が荒れた状態になると、気分的にも落ち込みやすくななります。
これを腸脳相関と言います。脳と腸がつながっていて、互いに影響を及ぼし合っているというのはとても興味深くないですか?
腸脳相関についてはこちらの記事で詳しくまとめています。気になった場合は、こちらもあわせてぜひ覗いてみてください!
さて、話を過敏性腸症候群に戻します。
ある研究によると、過敏性腸症候群の患者さんは気分が晴れない「抑うつ」の症状に悩まされやすく、脳機能に悪影響が及んでいる可能性があることが示されていました。
過敏性腸症候群の患者さんは不安感を感じることも多くなるそうです。
症状がひどい方は、突然の便意を怖れて急行電車に乗れなくなることから、別名「各駅停車症候群」なんて呼ばれることも。
過敏性腸症候群による便通からストレスがかかり、さらに便秘や下痢といった症状が悪化する。それに対して、さらに症状が悪化するという悪循環が起こってしまうわけです。
それではこの悪循環から抜け出し、過敏性腸症候群を改善するためには何をすればよいのでしょうか?
実は、これが難しくどうも一筋縄ではいかなそうなのです….。
その理由については、次章にて解説いたします。
過敏性腸症候群が治るまでに8年もかかる理由
ここからは、なぜ過敏性腸症候群の治療が難しいのかという話。最初に謝っておきます、すみません!少しややこしい話をします!
ただ本当に興味深い話ですので、ぜひついてきていただければ幸いです。
先に結論から申しますと過敏性腸症候群を治すのが難しい理由は、多くの患者さんにおいて過敏性腸症候群だけが原因ではなく、「他の疾患やアレルギー」も潜在的に絡んでいるから。
しかも、その他の疾患やアレルギーは人それぞれ異なります。と言うことはつまり、人によって何が原因で過敏性腸症候群の症状が悪化するのかも異なってくるのです。
その原因の追及に、まあ時間がかかるわけです。
先ほど診断までに4年かかることもあると説明しましたが、治療には8年かかるというケースも。
このことからも過敏性腸症候群の治療の難しさが見受けられます。
ここまで一気に説明したので、頭の上に「?」が出ている方もいるかもしれません。そこで、今説明した内容を図式化したものを準備しましたので、とりあえずこちらをご覧ください!
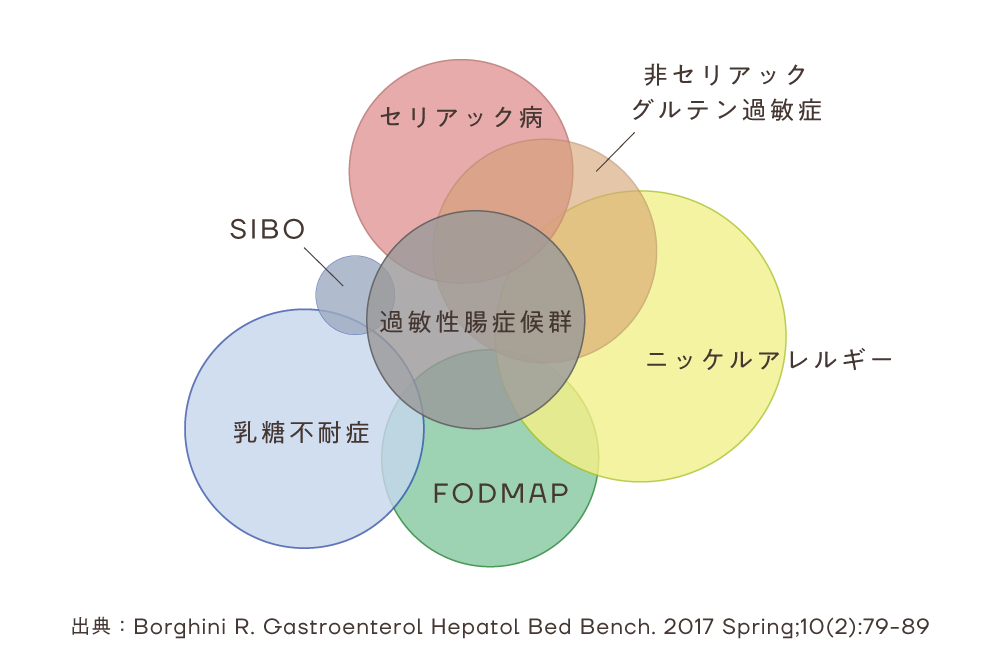
過敏性腸症候群という一つの疾患に対して、これだけ多くの疾患・アレルギーが潜在的に関わっているのです。
この図は論文からの引用なのですが、初めて見たとき「こういうことだったのか!」と衝撃を受けたのを覚えています。
そりゃ同じ過敏性腸症候群と診断されても、これだけ多くの要因が絡んでいるなら、なかなか原因を探すのも一苦労ですよね。
図に載っている疾患などを改めてまとめますと
②非セリアック・グルテン過敏症
③ニッケルアレルギー
④FODMAP
⑤乳糖不耐症
⑥SIBO
です!
聞いたことがあるものもあれば、初めて目にしたというものもあるのではないでしょうか?
どのような疾患・アレルギーが過敏性腸症候群と関連するのか一つひとつ見ていきましょう!
①セリアック病
セリアック病とは、小麦製品などに含まれるグルテンに対し、免疫反応がトリガーとなって起こる自己免疫疾患です。
小麦に含まれるタンパク質「グルテン」というのはもともと、私たちの持つ消化酵素では分解されにくい性質があります。
セリアック病の患者さんは、その分解されず腸内にとどまったグルテンに対して、免疫反応を起こしてしまいます。
すると、自分の身を守るはずの免疫細胞が小腸の上皮組織を攻撃して炎症を起こすことで腸壁を破壊してしまうのです。
この結果、小腸から栄養を吸収出来なくなり、食事の量などに関らず栄養失調の状態に陥る。それがセリアック病です。
世界的に見ると約1%の方がセリアック病であると言われています。しかし、アメリカやヨーロッパ地域でよく見られる疾患で、日本やアジアではなかなか馴染みのない疾患かもしれません。
②非セリアック・グルテン過敏症
こちらもセリアック病と同様、小麦に含まれる「グルテン」が関わった症状。
非セリアック・グルテン過敏症とはその名の通り、セリアック病ではないが、グルテンの摂取によって腹痛、お腹の張り、便通異常、倦怠感などが起こってしまうというもの。
グルテンの中に含まれている「グリアジン」という物質が原因と言われておます。イメージとしては、疾患とまではいかなくても小麦が体質的に合わないという状態ですね!
③ニッケルアレルギー
ニッケルアレルギーとは、ニッケルに対してアレルギー症状が生じる「金属アレルギー」の一種です。
過敏性腸症候群患者は金属アレルギーとも併発しやすいのが特徴。ある研究では、過敏性腸症候群患者の50%以上は少なくとも一種類以上の金属アレルギーを持っていることが示されていました。
金属アレルギーと言えば、アクセサリーと接することで起こる皮膚炎のイメージがあるかもしれませんが、実はニッケルなど金属は食材にも含まれています。
例えば、はと麦や豆類 、チョコレート、ハマグリ、アサリなどなど。食材を通して体内に取り入れられ、それによってアレルギー反応が起こってしまうのです。
そしてニッケルを体内に取り込む機会は、食べ物の摂取からだけではありません。皆さんの口の中に入っている「銀歯」や「詰め物」にもニッケルが使われているというケースがあります。
虫歯の歯科治療による銀歯や詰め物に口腔内の唾液が接触することにより、徐々に金属イオンが血中に漏れ出します。すると、金属イオンが血液中にあるタンパク質と結合し、免疫機能が異物と判断してアレルギー反応を起こしてしまいます。
そして過敏性腸症候群と同様、お腹の不調につながるのです。
④FODMAP
FODMAPとは、ある種の「糖質」のことを言います。
私たちの普段食べている穀物、野菜、果実などには糖質が含まれており、その中にはお腹の張りやすい糖質が存在します。
そのお腹の張りを引き起こす糖質の頭文字を取ったのがFODMAP。
「O」オリゴ糖(豆類や小麦粉)
「D」二糖類(牛乳やヨーグルト)
「M」単糖類(果糖を含む果物やはちみつ)
「A」and
「P」ポリオール類 (キシリトールなどの人工甘味料)
具体的には、以上の糖質が該当します。
成分だけ並べられてもピンと来ないかと思いますが、例えば発酵性のオリゴ糖は小麦食品や納豆などの豆製品、二糖類は牛乳やヨーグルトなどの乳製品によく含まれています。
私たちが普段食べる食品はもちろん、菌ケアに良いと思って食べているものにもFODMAPは含まれています。もちろん全ての方に良くないわけではないので、例えば便秘がちな方でもFODMAPを取り入れることがプラスになる人もいます。しかし、逆に食べると返って症状が悪化する人は要注意。
本来であれば健康に良いはずの食べ物がお腹の張りや不快感の原因となってしまうというケースもあるのです。
⑤乳糖不耐症
乳糖不耐症とは、牛乳など乳製品の中に含まれている「乳糖」をうまく分解できないため起こる症状。
症状はお腹がゴロゴロしたり、下痢や腹痛を起こしたり。この乳糖不耐症の方、日本人には意外と多く成人の20~30%にこうした症状が見られると言われています。
かく言う私も実は乳糖不耐症。
牛乳を飲むとお腹を壊してしまいます。
さらに乳糖不耐症は大人になってからなりやすいという特徴もあります。
この原因は酵素のラクターゼが成人になるとともに減少するから。
小さい頃は、全く問題なく飲めていたのに、大人になってから牛乳との相性が悪くなったという方も多いのではないでしょうか?
その原因は、乳糖不耐症にあったのです。
ただ、すべての乳製品がダメかと言われると、そんなことはありません。たとえばヨーグルトは、乳酸菌が乳糖を分解してくれるため、大半の乳糖不耐症の方は食べられます。
⑥SIBO
SIBOとは、別名「小腸内細菌異常増殖症候群」とも言われ、その名の通り小腸に存在する菌が増殖し、お腹の張りや腹痛などが引き起こされる状態です。
そもそも、私たちの小腸は大腸に比べると菌が圧倒的に少ない場所。通常なら大腸の100分の1程度の菌しか存在しません。
しかしストレスや発酵食品の過剰摂取など様々な原因により、小腸の菌の数が増殖してしまうと、結果としてガスが発生してお腹の張りの原因となるのです。
そしてSIBOの与える影響はお腹の張りだけにおさまりません。小腸というのは、もともと栄養を吸収するための器官です。
その小腸内に菌が増殖してしまうと、栄養が吸収しづらくなります。すると、栄養失調として貧血や目眩などの症状にもつながることがあるようです。
以上が過敏性腸症候群とあわせて起こる可能性の多い疾患やアレルギーでした。
ここまで多くの疾患が関わってきているのであれば、治療に時間がかかるのも納得です。中には、治すのなんて到底無理なんじゃ…と言うふうに思った方もいるかもしれません。
でも、安心してください!もちろん解決策はあります。
その解決策をすぐにでも解説したいのですが、その前にちょっと菌との関連も語らせください!
いつもの菌ケアが過敏性腸症候群には逆効果?

過敏性腸症候群は、「腸」で起こる疾患です。それ故に、やはり腸内細菌にも関わりがありました。過敏性腸症候群の腸内は、菌の状態がかなり乱れているといいます。
前章で過敏性腸症候群は症状を引き起こす原因や関連する疾患が人によって異なるという話をしました。これは腸内細菌の状態にも共通すること。同じ過敏性腸症候群でも、下痢型と便秘型で腸内細菌の乱れ方もガラッと違ってきます。
具体的には、下痢型の過敏性腸症候群
はSIBO(小腸内細菌異常増殖)に関連しており、便秘型の過敏性腸症候群はメタン生成古細菌の増殖と関連していることが、ある研究で示されていました。
SIBOについては先ほども説明した通り、小腸内で腸内細菌が異常増殖して起こります。その結果、腸内のガスのバランスも崩れ水素の割合が多くなります。すると、下痢の症状につながってしまうのです。
一方、便秘に関わってくるガスが「メタンガス」。そしてメタンガスを作り出す菌がメタン生成古細菌です。
メタン生成古生菌は特定の菌名というわけではなく、メタンを作り出す力を持った菌の総称です。便秘型の過敏性腸症候群の患者さんの腸内では、この菌が多くなっていることがわかっています。
メタンガスが増えると便秘になる理由は、メタンには腸の動きを鈍くする効果があるから。それにより、排便する力が弱まり、便秘につながってしまうのです。
また、過敏性腸症候群と菌の関係はこれだけではありません。
過敏性腸症候群とは、腸が刺激に対して敏感になっている状態。
そのため、本来であれば腸において有益な働きをしてくれる酢酸、プロピオン酸の刺激により症状が悪化することがあります。
ある研究では、酢酸、プロピオン酸の量が多いほど過敏性腸症候群の症状が重症化することが示されていました。
酢酸、プロピオン酸が過剰産生されると腸のバリア機能が弱くなり、「腸漏れ」のような状態になってしまうようです。
酢酸、プロピオン酸とは、腸内に住む善玉菌が作り出してくれる短鎖脂肪酸の一種。便秘改善効果やダイエット効果も持っているため、通常時であればぜひとも増やしたい成分です。
しかし、過敏性超症候群の場合はそれが逆に働いてしまうようです。
このことからも分かるとおり腸内細菌のバランスは千差万別。それ故に、本当に菌ケアって難しく、腸の状態によっても、人によっても正解が異なるんですよね。少し話はそれますが、だからこそ菌を体内に摂り入れるにしても、自分に合った菌にカスタマイズしていくことが重要。
そうすることで、そのタイミング、タイミングで自分にとって本当に必要な菌を取り入れることに繋がります。
乱れた腸を整えるために”今日からできること3選”

ここまで読んでいただければ、過敏性腸症候群がどのような疾患かを理解していただけたのではないかなと思います。
そこで最後はお待ちかねの過敏性腸症候群の方が、今日からできることを3つご紹介して、本記事を締めたいと思います!
もし、便秘や下痢がなかなか治らない…!という場合は今からご紹介する3つのことをぜひ実践してみてください。それがこちら!
②グルテンフリー
③プロバイオティクス
この3つを選んだのにももちろん理由があります。皆さま、過敏性腸症候群と関連する疾患・アレルギーについて覚えていますでしょうか。
セリアック病、非セリアック・グルテン過敏症、FODMAPなど…大きく分けて、小麦に関するものとお腹の張りに関するものが多かったはずです。
そこで、それぞれに対応するグルテンフリーと低FODMAP食の登場というわけです!
そしてもう一つ、過敏性腸症候群の患者さんは腸内細菌が乱れているという話もしました。そのため、腸内細菌を整えるためにプロバイオティクスも重要となってきます。
それぞれ、具体的に何をすれば良いのか一つひとつ詳しく解説していきます!
①低FODMAP食
まず1つ目は低FODMAP食。FODMAPについては既に覚えていただけましたでしょうか?
改めてもう一度説明すると
「O」オリゴ糖(豆類や小麦粉)
「D」二糖類(牛乳やヨーグルト)
「M」単糖類(果糖を含む果物やはちみつ)
「A」and
「P」ポリオール類 (キシリトールなどの人工甘味料)
でした。
これらの「糖質」がなるべく含まれていない食材を選ぶ。それが低FODMAP食というわけです。
具体的には、玄米、そば、味噌、赤身肉、魚介類、鶏肉、トマト、ニンジン、ホウレンソウ、バナナなどが低FODMAP食に該当します。
ただ、どんな食事が「低FODMAP」に当てはまるかはかなり複雑になり、ぱっと見で判断するのはなかなか至難のワザ。
そこで、もしKINSユーザーの読者さんがいらっしゃれば、どんな食事が低FODMAP食に該当するのか、ぜひコンシェルジュに相談してみてください!
また、こちらのサイトにも分かりやすく、低FODMAPと高FODMAPがまとまっていますのでぜひご活用ください。
ただ、高FODMAP食は発酵食品など菌ケア的に素晴らしい食品も多く含まれています。そのため、低FODMAP食というのは、菌ケア的には正直なところ微妙なのです…。
実際に、低FODMAP食を続けることで、腸内のビフィズス菌の割合が減るという研究結果も出ていました。また、「これは食べたらダメ」「あれもダメ」とストイックになりすぎると、余計にストレスに感じて、腸にもストレスがかかってしまいます。
そこで、低FODMAP食を実践する際はあくまで一時的なものと理解し、4〜8週間を目処に行うようにしてみてください。
②グルテンフリー
続いて2つ目はグルテンフリー。
グルテンフリーについては最近はだいぶ有名になってきたため、既にご存知という方も多いかもしれません。
内容は「グルテン」を一切食べないと言うもの。
この食事法はもともとグルテンに耐性のないセリアック病患者さんのために作られました。それが、セリアック病以外の方が実践しても、便通や精神状態の改善がみられたことから、一気に全世界で人気になったわけです。
実際に私もほとんどグルテンを食べない生活をしていますが、小麦を食べる時と食べない時では、目に見えて体調の変化を感じています。
ただ、このグルテンフリーにも落とし穴があります。それは食物繊維不足になりやすいということ。食物繊維は菌の大事なエサであり、腸のお掃除役としても欠かせないものです。グルテンフリーを続けた結果、腸内細菌バランスの悪化につながることも。
そこで、グルテンフリーを実践する場合は、主食を白米ではなく玄米にする。野菜を意識的に取り入れることをおすすめします!ただし、人によっては、食物繊維でかえってお腹が張ることもあります。相性を見定めながら、自分にあったグルテンフリーを探していきましょう。
③プロバイオティクス
最後、3つ目はプロバイオティクス。プロバイオティクスとは、体内に有用な菌を生きたまま摂取することです。
サプリなどにより外部から菌を取り入れることで、乱れた腸内細菌を整えたり、便通の状態を改善したりと様々な効果が期待できます。
実際に乳酸菌(ラクトバチルス・ラムノーサス、ラクトバチルス・アシドフィルス)の摂取によって、過敏性腸症候群の症状が軽減したという研究は多数出ています。
ただ、過敏性腸症候群をプロバイオティクスで改善しようとする場合、一つだけ絶対に抑えて欲しいポイントがあります。
それは、複数種の菌を同時に摂取するということ!
あるレビュー論文では、過敏性腸症候群とプロバイオティクスに関するありとあらゆる研究が調査されました。
その結果、複数種の菌が含まれたサプリを飲んだ場合は症状の改善が見られたのに対し、単一の菌しか含まれていないサプリを飲んだ場合は、改善がみられにくいことが明らかになりました。
腸内には1000種類もの菌たちが、バランスをとりながら暮らしています。特定の菌を増やすよりも、バランスがよく、多様性のある状態を目指すことが大切なのです。
そこでサプリなどで菌を摂取する場合は、なるべく多くの種類の菌が含まれたものを選ぶようにしてみてください!
終わりに
いかがだったでしょうか?
今回は「過敏性腸症候群」という疾患について全力でまとめてきました。
まとめますと、過敏性腸症候群とは下痢や便秘などの便通異常がおき、ストレスなどの精神状態とも関わっている疾患でした。
お腹の調子がどうしても治らない。緊張するを感じるとお腹が痛くなる…という場合は、過敏性腸症候群の恐れがあります。
そういった場合は、ぜひこの記事を参考に生活習慣を改めてみてください!
本記事が、少しでも皆さまのお力になれることを祈っています。
ただ、もちろんお腹が痛い、便通異常がある全ての場合が過敏性腸症候群であるわけではございません。そこで、お腹のトラブルが起きた際には、ご自身で判断なさらず、まずは内科医への受診をオススメします。
それでは、また次の記事でお会いしましょう!
参考文献
Raffaele Borghini, New insights in IBS-like disorders: Pandora’s box has been
opened; a review, Gastroenterol Hepatol Bed Bench. Spring 2017;10(2):79ー89.
Philip S.
Schoenfeld, Advances in IBS 2016: A Review of Current and Emerging Data Gastroenterol Hepatol (N Y). 2016
Aug; 12(8 Suppl 3): 1–11.
Pimentel, M., Lembo, A. Microbiome and Its Role in Irritable Bowel Syndrome. Dig
Dis Sci 65, 829–839 (2020).
Lauren P. Manning, Therapy of IBS: Is a Low FODMAP Diet the
Answer?, Front Psychiatry. 2020; 11: 865.
Eamonn M.M. Quigley, The Gut-Brain Axis and the
Microbiome: Clues to Pathophysiology and Opportunities for Novel Management Strategies in Irritable Bowel Syndrome
(IBS), J Clin Med. 2018 Jan; 7(1): 6.
Qinghua Sun, Alterations in fecal short-chain fatty acids in
patients with irritable bowel syndrome: A systematic review and meta-analysis, Medicine (Baltimore). 2019
Feb;98(7):e14513.
Hiroto Miwa, Prevalence of irritable bowel syndrome in Japan: Internet survey using
Rome III criteria, Patient Prefer Adherence. 2008; 2: 143–147.
K Preston, Lactobacillus acidophilus
CL1285, Lactobacillus casei LBC80R and Lactobacillus rhamnosus CLR2 improve quality-of-life and IBS symptoms: a
double-blind, randomised, placebo-controlled study, Benef Microbes. 2018 Sep 18;9(5):697-706.
Hanna
Fjeldheim Dale, Probiotics in Irritable Bowel Syndrome: An Up-to-Date Systematic Review, Nutrients. 2019 Sep
2;11(9):2048.
Shin FUKUDO, Irritable Bowel Syndrome and Gut Microbiota,腸内細菌学雑誌32 : 1-6 2018
記事の監修

岡山大学歯学部を卒業後、都内医療法人の理事長(任期4年3ヶ月)を務める。クリニック経営を任されながらも、2,500名以上の慢性疾患に対する根本治療を目指した生活習慣改善指導などを行う。
医療法人時代の日本最先端の研究者チームとのマイクロバイオーム研究や、菌を取り入れることによって体質改善した原体験をきっかけに菌による根本治療の可能性を感じ、2018年12月に株式会社KINSを創立。2023年8月にシンガポールにて尋常性ざ瘡(ニキビ)に特化したクリニックを開院。
INSTAGRAM : @yutaka411985 , @yourkins_official
X : @yutaka_shimo